Chirurgie réparatrice Chirurgie des cancers de la peau Lipofilling des jambes de skieurs et prothèses de mollet
Les tumeurs cutanées : carcinome basocellulaire – mélanome – carcinome épidermoide
Anesthésie : Locale ou Sédation
Durée : 0H30 à 1H00
Hospitalisation : Consultation ou Ambulatoire
Convalescence : 1 jour
Sport : 2 semaines
Coût : à partir de 400 €
Les tumeurs (ou lésions) cutanées sont des taches ou des excroissances de la peau, de taille, de forme et de couleur variable. Elles peuvent se situer sur le visage ou le corps.
Chaque type cellulaire contenu dans la peau est capable de se transformer en tumeur bénigne ou maligne ; il existe donc un grand nombre de tumeurs cutanées, allant du simple « grain de beauté » à la tumeur très rare. Elles peuvent apparaître au cours de la vie ou être présentes dès la naissance. Elles sont le plus souvent diagnostiquées par votre dermatologue ou votre médecin qui peut vous adresser pour en réaliser l’exérèse.
Les tumeurs cutanées bénignes :
Des lésions initialement bénignes (comme certains « grains de beauté ») nécessitent le plus souvent une simple surveillance pour détecter une éventuelle transformation vers la malignité (mélanome). Le simple examen visuel ne permet pas dans tous les cas de déterminer la nature bénigne, pré cancéreuse ou maligne de la lésion cutanée. Le dermatologue fera un diagnostic de la lésion et surveiller son évolution en s’aidant éventuellement d’un photofinder ou d’une biopsie pour préciser le diagnostic.
Certaines localisations rendent la surveillance délicate ( voute plantaire ou cuir chevelu). Dans ces cas, une exérèse sera faite de manière préventive. Les lésions traumatisées par le rasage ou les frottements avec les sous vêtements ou les bijoux peuvent être retirées.
Quelque soit la lésion cutanée retirée, elle sera systématiquement analysée au moyen d’un examen anatomopathologique (au microscope) qui seul sera en mesure d’affirmer le diagnostic.
Les tumeurs mélaniques :
Il s’agit de lésions extrêmement fréquentes. Les naevus appelés aussi « grains de beauté », peuvent être présents à la naissance ou apparaître tout au long de la vie. Ils peuvent toucher toutes les parties du corps. Il existe différents types de naevus. Les naevus dermiques sont bénins. Il faut se méfier d’un naevus qui se transforme ( change de couleur, augmente de taille, saigne…).
Les tumeurs de l’épiderme :
Les plus fréquemment retrouvées sont les kératoses séborrhéiques. Elles apparaissent souvent après quarante ans. Elles ont un aspect verruqueux, sont brunes et plus ou moins pigmentées. Elles peuvent vous inquiéter par leur aspect mais sont bénignes et traitées par votre dermatologue avec de l’azote.
Les tumeurs annexielles :
Il s’agit de lésions développées aux dépens des cellules pileuses. Les plus fréquemment retrouvées sont les kystes.
Les tumeurs du tissu conjonctif :
Elles se développent à partir du tissu conjonctif, des vaisseaux, des nerfs, de la graisse, des muscles contenus dans la peau.
On retiendra principalement les fibromes, histiocytofibromes. Parmi les lésions vasculaires, on retrouve les angiomes. Les lipomes sont des tumeurs graisseuses très fréquentes. Les neurofibromes sont des tumeurs nerveuses. Les xanthélasmas sont des dépôts lipidiques souvent retrouvés sur les paupières.
Les tumeurs cutanées malignes ou cancer de la peau :
Ces lésions sont de plus en plus fréquentes avec la modification de notre mode de vie et l’exposition solaire. Il existe 2 catégories principales de tumeurs cutanées malignes qui sont les tumeurs non pigmentées et les tumeurs pigmentées. Elles sont décrites sur la vidéo ci-dessous.
Vous pouvez cliquer sur ce lien : vidéo des cancers cutanés

Les carcinomes cutanés non mélanocytaires :
Ce sont des tumeurs cutanées non pigmentées. Ces lésions sont fréquentes. Il s’agit des carcinomes basocellulaires et des carcinomes épidermoides.
Les carcinomes basocellulaires (CBC) :
Ce sont les cancers cutanés les plus fréquents. Ils surviennent généralement chez des personnes à peau blanche, en moyenne après 45 ans, cependant les modes de vie ayant considérablement évolué, des lésions chez des personnes plus jeunes ne doivent pas être négligées.
Le principal facteur de risque est l’exposition solaire cumulative. Ils touchent principalement les zones exposées de la face et du cou dans plus de 80% des cas. Leur évolution est locale, sans métastase, mais une prise en charge tardive peut aboutir à des ablations importantes surtout quand la tumeur se situe à proximité des yeux, du nez, de la bouche ou des oreilles.
En fonction de leur aspect, les carcinomes basocellulaires sont classés en différents types :
- Carcinome basocellulaire nodulaire : le plus fréquent, il se présente sous la forme d’un nodule perlé
- Carcinome basocellulaire superficiel : il se présente sous la forme d’une plaque érythémateuse, il n’est pas infiltrant et peut dans certains cas être traité par une pommade spécifique.
- Carcinome basocellulaire infiltrant : tendance à l’extension profonde avec un risque de récidive
- Carcinome basocellulaire sclérodermiforme : il se présente sous la forme de plaques indurées mal définies, il est agressif localement
- Carcinome basocellulaire micronodulaire : petits îlots tumoraux
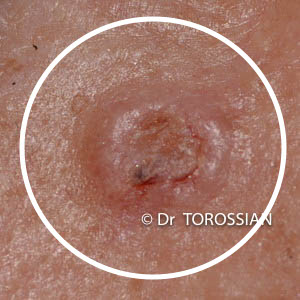
Carcinome basocellulaire
Le principe du traitement des carcinomes basocellulaires consiste à retirer la lésion avec des marges de sécurité correspondant à la largeur de peau saine retirée autour du cancer de la peau afin de réduire le risque de récidive locale.
Pour la plupart des CBC, le chirurgien retire la lésion avec une marge de sécurité de 3 à 4 millimètres. Cependant, pour des formes plus agressives, la marge est plus importante. Elle peut être de 10 mm pour des CBC sclérodermiformes, ulcérés, pour les lésions de grande taille ou des récidives.
Les carcinomes épidermoïdes (CEC) :
Anciennement appelés carcinomes spinocellulaires, ils surviennent habituellement après 40 ans. Leurs principaux facteurs de risque sont l’exposition solaire et les traitements immunosuppresseurs. Ils apparaissent essentiellement sur les zones exposées au soleil (face, mains) et touchent aussi les muqueuses (buccale, anale ou génitale). Dans certains cas, il y a un risque d’atteinte ganglionnaire et donc de métastase. Ces lésions sont plus agressives et nécessitent des marges de sécurité plus importantes que pour les carcinomes basocellulaires.
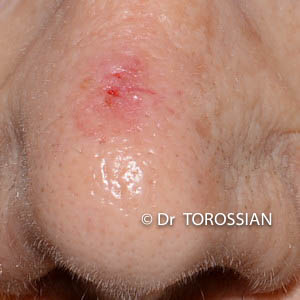
Carcinome épidermoide
Le principe du traitement des carcinomes épidermoides consiste à retirer la lésion avec des marges de sécurité correspondant à la largeur de peau saine retirée autour du cancer de la peau afin de réduire le risque de récidive locale.
Pour la plupart des CEC, le chirurgien retire la lésion avec une marge de sécurité de 4 à 5 millimètres. Cependant, pour des formes plus agressives, avec un engainement périnerveux, ou en fonction de la localisation la marge est plus importante. Elle peut être de 6 à 10 mm pour des CEC à haut risques.
Les mélanomes ou carcinomes cutanés mélanocytaires (SSM) :
Le mélanome est une tumeur pigmentée beaucoup moins fréquente que les tumeurs non pigmentées précédentes. Il survient le plus souvent sur des peaux claires et l’exposition solaire est un facteur de risque important. Il peut se présenter sous la forme d’une lésion pigmentée noire d’apparition récente survenant sur une peau saine. Il peut aussi survenir sur un « grain de beauté » pré-existant. Toutes les parties du corps peuvent être atteintes, y compris les muqueuses et les conjonctives. Lorsque le mélanome est confirmé, le traitement est essentiellement chirurgical et consiste à retirer la lésion avec des marges de sécurité assez larges.
Le diagnostic est confirmé à la biopsie de la lésion ( en règle générale il s’agit plus d’une biopsie exérèse permettant de retirer toute la lésion plutôt qu’une simple biopsie qui peut traumatiser la lésion). La pièce est analysée et différents indices sont mesurés.
L’épaisseur du mélanome (indice de Breslow) est un élément très important tant au niveau de la prise en charge que du pronostic. Une reprise chirurgicale est nécessaire avec des marges définitives.
Les marges de sécurité du mélanome cutané correspondent à la largeur de peau saine retirée autour de la tumeur lors de l’exérèse chirurgicale, afin de réduire le risque de récidive locale.
Mélanome in situ ou intraépithélial : marges de 5 mm
Mélanome avec un indice de Breslow < 1 mm : marges de sécurités de 1 cm
Mélanome avec un indice de Breslow < 2 mm : marges de sécurités de 1 à 2 cm
Mélanome avec un indice de Breslow > 2 mm marges de sécurités de 2 cm
Pour les lésions ulcérées, un ganglion sentinelle peut être recherché.
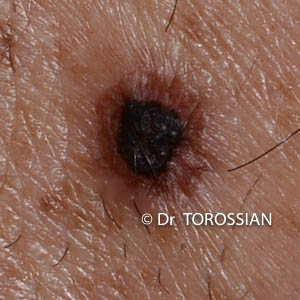
Prévention des cancers cutanés :
Prévention primaire :
Protection solaire
La photoprotection est indispensable.
- Eviter le soleil aux heures les plus intenses ( 12h-16h).
- Protection textile ( tee shirts anti UV), vêtements couvrants, chapeaux et lunettes.
- Crème solaire ( indice 50 à 100 en fonction des antécédents), à renouveler toutes les 2 heures ou après la baignade
Eviter les cabines de bronzage :
- Et les expositions solaires intenses et prolongées +++
Prévention des populations à risques
- Phototypes I et II
- Exposition professionnelle : guide de haute montagne, moniteurs de ski, marins, agriculteurs…
- Antécédents de cancers cutanés personnels ou familiaux.
- Immunodépression ( patients greffés)
Prévention secondaire :
- Autosurveillance
- Consultation dermatologique
- Suivi régulier ( semestriel ou annuel) chez les patients à risque.
Diagnostic des cancers de la peau :
Examen clinique :
Lors de la consultation dermatologique
Signes d’alertes :
Mélanome – règle ABCDE
- Asymétrie
- Bords irréguliers
- Couleur inhomogène
- Diamètre > 6 mm
- Evolution rapide
Carcinome basocellulaire (CBC) :
- Nodule persistant
- Télangiectasie
- Plaques érythémateuse
- Saignement au contact
- Plaque rugueuse
Carcinome épidermoide (CEC) :
- Lésion crouteuse
- Induration à la palpation
- Croissance rapide
- Saignement
Dermoscopie
Améliore la sensibilité diagnostique et le suivi de la lésion mais ne remplace pas l’histologie.
Rester prudent face aux différentes solutions proposées, la dermoscopie, le photofinder et intelligence artificielle ne remplacent pas le dermatologue.
L’histologie :
La biopsie au punch ou la biopsie exérèse permettent d’adresser au laboratoire d’anatomopathologie la lésion pour une analyse histologique afin de confirmer le diagnostic et de mesurer les indices pour le mélanome.
Bilan d’extension :
SSM Mélanome : selon le breslow, imagerie voire ganglion sentinelle
CBC : normalement non
CEC : si facteurs de risques Imagerie
Questions fréquentes sur la prise en charge des tumeurs cutanées :
Qu’est ce qu’un baso ou un spino ?
Il s’agit de cancers cutanés dont le traitement est le plus souvent chirurgical. Il est nécessaire de retirer la lésion avec une marge de sécurité. Un examen anatomopathologique est systématiquement réalisé pour vérifier le diagnostic et la qualité de l’exérèse. Un suivi dermatologique annuel est recommandé. Il est semestriel pour les mélanomes.
Est on obligé de se faire opérer d’un baso ou d’un mélanome ?
Il s’agit de lésions à caractère évolutif qui ne vont pas disparaître toutes seules mais au contraire évoluer avec un envahissement local plus important avec des répercussions fonctionnelles et une chirurgie plus importante.
Dans le cadre du mélanome, l’extension peut être générale avec des métastases et il ne faut surtout pas attendre inutilement.
Certains patients voyant la lésion qui est indolore ont tendance à minimiser les choses en se disant qu’ils la contrôlent visuellement mais ils ne voient que la partie centrale et non les bords extensifs de la lésion qui sont plus insidieux.
Doit on se faire opérer rapidement d’un baso ou d’un mélanome ?
Classiquement, pour un mélanome, on recommande une reprise chirurgicale dans le mois qui suit la biopsie pour être le plus efficace.
Pour un carcinome basocellulaire ou un carcinome épidermoide, il est préférable de réaliser l’exérèse dans un délai raisonnable ( un à deux mois).
Comment bien se préparer avant une intervention ?
Il faut arrêter de fumer avant et ne pas reprendre avant un mois post opératoire. Eviter de porter des lentilles les jours précédents. Eviter tous les médicaments qui font saigner ( aspirine ou anti-inflammatoires).
Quel type d’anesthésie pour une chirurgie cutanée ?
Pour un maximum de confort et de sécurité, nous préférons réaliser les interventions au bloc opératoire sous sédation avec une anesthésie locale. Il est cependant possible de les réaliser sous anesthésie locale pure au cabinet.
Comment se déroule une chirurgie d’exérèse de tumeur cutanée ?
Vous arrivez en ambulatoire. Vous êtes opéré (e) sous anesthésie locale associée ou non à une sédation. L’intervention dure 30 à 45 minutes. Vous ressortez quelques heures après avec des stéristrips ou un petit pansement.
Peut on opérer plusieurs tumeurs cutanées dans le même temps opératoire ?
Oui c’est même plus pertinent. Votre dermatologue aura fait le point avec vous de toutes les lésions qu’il faut retirer et cela sera envisagé lors de la consultation pré opératoire.
Comment se passent les premiers jours après une chirurgie de tumeurs cutanés ?
Les premiers jours nécessitent du repos. Les cicatrices doivent être nettoyées tous les jours par vous ou un(e) infirmier(e). Certaines zones sont plus exigeantes en terme de soins post opératoire comme le nez ou le cuir chevelu. Dans les cheveux, il n’est pas possible de faire de pansement et il faut nettoyer très régulièrement ( des shampooings sont possibles) pour que la cicatrice soit la plus propre possible.
Est ce qu’une chirurgie de cancers cutanés est douloureuse ?
Non, ce n’est pas douloureux. Vous pouvez être gêné par l’inconfort des premiers jours.
Quand peut on revoir ses proches, reprendre ses études ou son activité ?
Après l’ablation des fils ( 8 jours), il peut persister quelques petites ecchymoses.
Quand reprendre le sport ?
Les activités à faible risque comme la natation, la course à pied, peuvent être reprises après 1 mois. Les sports de contact ( boxe, rugby, basket, foot …) sont à éviter les deux premiers mois.
Le port de charges lourdes est déconseillé les premiers temps.
Quel doit être mon suivi après une chirurgie de cancers cutanés ?
Vous serez revu par le Dr Torossian 8 à 15 jours après votre chirurgie pour qu’il contrôle la cicatrisation et vous donne les résultats d’analyse qu’il communiquera à votre dermatologue et votre médecin traitant.
Une photoprotection est nécessaire.
Vous serez ensuite suivi une fois par an par votre dermatologue ( six mois pour un mélanome). Bien entendu il faudra écourter ce délai si une nouvelle lésion apparaissait.
Liens Utiles
Pour en savoir plus, les fiches de la Société Française de Chirurgie Plastique et Esthétique :
Chirurgie-des-tumeurs-cutanees.2021.12

